Papilloma - A vírus etiológia bőrének és nyálkahártyájának jóindulatú daganatképződése. Papilla jelenik meg egy keskeny alapon (láb), puha vagy sűrű konzisztencián, világos és sötétbarna színtől. A papillómák lokalizációja a bőrön kozmetikai hiba kialakulásához vezet, a gégében - károsodott légzés, hang, a belső szervek nyálkahártya -membránján - fekélyek és vérzés. A betegség visszaesése lehetséges, a legfélelmetesebb komplikáció a rosszindulatú degeneráció. A papill eltávolítását elektrokoagulációval, kriodestrukcióval, műtéti kivágással, rádióhullám -módszerrel vagy lézer expozícióval lehet elvégezni.
Általános információk
Papillómák - Ez egy olyan betegség, amely befolyásolja az hámsejteket és a bőrt. A papillómák oka a humán papillomavírus, amely a Papoviridae családhoz tartozik, a papillomavírus csoporthoz. A HPV közül a magas és alacsony onkogén kockázatú vírusok megkülönböztetik. Az onkogenitási papillómákat a vírus azon képessége magyarázza, hogy integrálja DNS -jét az emberi sejt genomjába.
A fertőzés mechanizmusa az emberi papillomavírussal
Az emberi testben, a kezdeti szakaszban a HPV befolyásolja az epitélium alapsejtjeit. A mikrotrauma, a csapások, a repedések és az egyéb bőrkárosodások hozzájárulnak a papilloma vírus testbe történő behatolásához. Hosszú ideig a vírus elsősorban szaporodhat, nem pedig klinikai szempontból (krónikus kocsi). Ha a vírus a bőr felszíni rétegeiben terjed, akkor az idő múlásával, még a papilloma vírus krónikus hordozásával is, a sejthiplázia megfigyelhető.
Mivel a humán papilloma vírus a külső környezetben van beágyazva, a fertőzés közvetlen érintkezőkkel fordul elő. A kényszerített szexuális kapcsolatok fertőzéshez vezetnek; A dohányzás, a terhesség, az endometriosis, a vitaminhiány, az immunhiányok hajlamosak, hogy a fertőzés a vírussal való kölcsönhatás során bekövetkezik. A fertőzés kockázata növekszik a meztelen emberi bőrrel való gyakori érintkezés esetén, például a masszázsban.
Papillómák klinikai megnyilvánulásai
A papilloma a bőr vagy a nyálkahártyák daganata, és úgy néz ki, mint egy papilláris növekedés, amely a környező szövet felett kinyúlik. A papillómák a bőrön, a nyálkahártyákon, az inguinalis régióban és a nemi szerveken lokalizálódnak, bizonyos esetekben papillómákat találnak a vese medencében és az ureterek nyálkahártya membránján.
Mivel a papilloma a bőrrel borított kötőszövetből áll, és ereket tartalmaz, a trauma során a vérzés lehetséges. A neoplazma felfelé növekszik szétszórt papillák formájában, különböző irányokban, és úgy néz ki, mint a karfiol.
Lehet, hogy a bőr bőre nem változik, de a legtöbb esetben a papillómák színűek fehérek és piszkos barna színűek. Kedvenc lokalizáció - a kefék és a kezek bőre. Az immunhiányos betegeknél a papillomatózis széles körben elterjedt. A bőr elsődleges változásai 1-6 hónappal a fertőzés után jelennek meg. A vírus koncentrációja az érintett területeken eléri a maximumot a fertőzés pillanatától számított 6. hónapig, ez az időszak a legfertőzőbb.
A vírus típusától függően a papillómák klinikai megnyilvánulása változó. Tehát a vulgáris papillomák szilárd dudor formájában néznek ki, 1 mm átmérőjű durva keratinizáló felületen. A vulgáris papillómák hajlamosak az egyesülésre, és ezért gyakran befolyásolják a bőr jelentős területeit. Az egyszerű (vulgáris) papillómákat mindenütt lokalizálják, de gyakrabban érintik őket az ujjak és a tenyér hátulja. A gyermekeknél, különösen a fiatalokat a papillómák érintik, ez a fiziológiai jellemzőknek köszönhető, mivel a gyermekek ruhák nélkül másznak. Általában a vulgáris papillomák csoportokban helyezkednek el, de egyetlen elem hosszabb ideig léteznek több éven át. Az immunhiányos állapotok és az általános betegségek hozzájárulnak a folyamat terjedéséhez, izolált esetekben a vulgáris papilloma rosszindulatú.
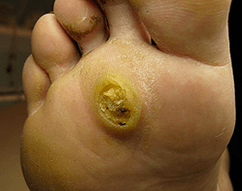
A papillómák kórokozói a PAPC 1.2.4. Néhány hónappal a talp bőrén lévő fertőzés után egy kis ragyogó dudor jelenik meg, amelynek minden szokásos papilloma jele van, és egy kiálló perem veszi körül. Bizonyos esetekben a kis méretű leányvállalatok egy papilloma körül jelennek meg, amelyek kifelé hasonlítanak a buborékokhoz. Ezután diagnosztizálják a mozaik papillomatózist.
A talpon lévő papillómák gyakran fájdalmasak, különösen járáskor. Az esetek kb. 30% -ában önállóan oldódnak, gyakrabban az önfelfedést figyelhetők meg kisgyermekeknél. Gyakran összetévesztik őket a kukoricákkal, amelyek meghosszabbított kompresszióval megjelennek az ujjak között. A kukoricáknak azonban a papillómákkal ellentétben sima felületük van, és megtartják a bőrmintát.
A lapos papillómák kórokozói a HPV 3.10. Ezek a változatlan bőr színű papillómák, sima lapos kúpok formájában néznek ki, néha lehet egy sárgás vagy kissé rózsaszín árnyalat, gyakrabban lekerekített körvonalak. Többféle papillómát is találnak. A daganatok fájdalmat, viszketést okoznak, az érintett terület hiperemikus.
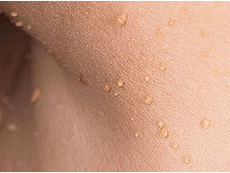
A papillómák filmjét azoknak a felében diagnosztizálják, akik 50 évnél idősebbek voltak a bőrön lévő daganatokról, és acrochordsnak is nevezik. A szem körül a bőrön, az ágyékban, az axilláris üregekben és a nyakon lokalizálódnak. Először egy kis méretű sárgás árnyalat jelenik meg, amely tovább növekszik, és fokozatosan sűrű, hosszúkás rugalmas képződményré alakul, akár 5-6 mm-ig. Ha az acrochordok lokalizálódnak olyan helyeken, ahol trauma lehetséges, akkor gyulladnak és megsérülnek. A Papillomas film nem hajlamos a spontán eltűnésre. A diagnosztizált menetes papillómákban szenvedő betegeknél a végbél polipjait gyakran figyelik meg.
A HPV 13, 32 a helyi epiteliális hiperpláziát okozza, amelyet a száj nyálkahártya membránján és a kis papilláris daganatok ajkának piros szegélyén mutat, amelyek kissé emelkednek a bőr fölött, és hajlamosak a fúzióra.
Az egyik papillóma ritkán található a Lewandovsky-Lutz (Warty Epidermodisphelia) papillómái. Leginkább a gyermekek és serdülők betegek. Néha a szemölcsös epidermodisplasia családi karakter. Klinikailag úgy néz ki, mint a több vörösbarna foltos papillóma a kezén és a lábán. Ha a papillómák olyan bőrterületeken helyezkednek el, amelyek a leginkább érzékenyek az ultraibolya sugárzásra, akkor az esetek 30% -ában rosszindulatúak és rosszindulatú daganatokba újjászületnek, a szomszédos szövetekbe csírázva.
A HPV, amely a hegyes ferde kórokozók, alacsony, közepes és magas onkológiai degeneráció kockázata lehet, ezért az éles hegyes confections diagnosztizálásakor a PCR vizsgálatot mindig kell elvégezni. Az inkubációs időszak több héttől több hónapig tart. Mivel bizonyos esetekben a változások minimálisak, ezek a papillómák észrevétlenek maradnak. A fő átviteli út a szexuális. A kockázati csoportba tartozik az immunhiányos és gyakran változó szexuális partnerek. Külsőleg úgy néznek ki, mint rózsaszín vagy halványszürke pigmentált hegyes növekedés a lábon.
A legtöbb esetben a fájdalom, az égés, a viszketés, az irritáció, amikor megérinti és súrlódik a fehérneművel, gyakran megsérülnek és vérzik. A hüvely előestéjén, a kis labiában, ritkábban fűszeres condylomákat találnak a hüvelyben és a méhnyakban. A férfiakban a húgycső lyukát érinti. A káros zóna ilyen módon a szexuális viselkedéstől függ, az anális érintkezőket gyakorló embereknél a Perineumban és a perineumban található hegyes condylomák találhatók. Bizonyos esetekben a hegyes condylomákat diagnosztizálják az orális nyálkahártyán és az ajkak piros szegélyén, ami ismét a szexuális aktivitás jellemzőihez kapcsolódik.
A larynx fiatalkori papillómái ritkán rögzítik, a HPV 6.11 okozza; Az öt év alatti gyermekek nagyrészt betegek. A fertőzés a szülés során fordul elő, amikor a szülésben lévő nőnek papillómája van a hüvelyben, és a gyermek a születési csatornán való áthaladás közben korai lélegzetet vesz. A betegséget a vokális kötegek papilláris növekedése jellemzi, ami a légáramlás és a beszédbetegségek nehézségeihez vezet.
A papillómák diagnosztizálása
A papillómák diagnosztizálását dermatológus vagy venereológus végzi. A vírusok nagy számának köszönhetően saját tulajdonságai vannak. A pontos diagnózist csak a hegyes szemölcsök klasszikus esetében lehet pontos diagnózist készíteni, de ez nem ad pontos információt a vírus típusáról és az onkogenitásról. Ezért a daganatok papillomatikus természetének gyanúja esetén a vírus DNS -diagnosztikájához fordulnak.
A PCR -diagnosztika lehetővé teszi, hogy ne csak megerősítse az emberi papillomavírus jelenlétét a testben, és meghatározza annak típusát, hanem azt is, hogy diagnosztizálja azt is, hogy hány vírus van a testben az elemzés idején. Ennek diagnosztikai értéke van, mivel a vírustartalom és annak típusának százalékos arányának ismeretében meghatározhatja a fertőzés hozzávetőleges periódusait, és azonosíthatja a kapcsolattartó személyeket a megelőző terápia vizsgálata és előírása érdekében. A PCR -diagnosztika azt is információt nyújt arról, hogy a papillómák krónikus kurzussal rendelkeznek -e, vagy az immunitás egyidejű csökkenésének következménye. Az ilyen adatoknak köszönhetően megfelelő terápia írható elő.
Ha az egyetlen kezelési módszer a papillómák eltávolítása, akkor a műtéttel párhuzamosan biopsziát végeznek citológiai kutatásokhoz. A papillómák szövetének szövettani vizsgálata pontosabb eredményeket ad, mivel a vizsgálatot sejtekként kell alávetni, tehát rétegeik helyes elhelyezkedése és a szövet szerkezeti jellemzői. Ez megbízható eredményeket ad a test változásainak mértékéről és a rosszindulatú daganatok valószínűségéről, mivel a hosszú távú és nem -hangos papillómák gyakrabban vezetnek rákhoz, mint a kimutatott HPV -vel, magas fokú Oncoris -val.
Általános szabály, hogy a PCR -diagnosztika a természetben szűrődik, és ha az elemzés megerősíti a vírus jelenlétét, akkor további vizsgálatot végeznek.
Papilloma kezelés
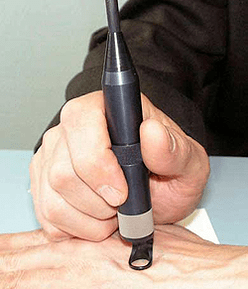
A papillómák kezelési rendjét mindegyik esetben külön -külön választják ki. Ha a diagnózis során HPV -t észlelnek, de még nincs klinikai megnyilvánulás, akkor a megelőző terápiát a citosztatika írja elő. Ez meglehetősen hatékony, és lehetővé teszi a vírus több éven át történő "benyújtását". Azok a betegek, akik a HPV hordozói, javasolták a PCR -vizsgálat rendszeres elvégzését és a fogamzásgátló gátló eszközöket, hogy ne veszélyeztessék az emberi papillomavis fertőzést partnerükkel.
Az inozin pranobex egy gyógyszer a papillómák kezelésére az antivirális szerek csoportjából, amely elnyomja a vírusok szaporodását. Ez az egyik legelőnyösebb, mivel immunmoduláló tulajdonságokkal rendelkezik. A használatra vonatkozó indikációk diagnosztizált papillómák más vírusfertőzések kombinációjával, például citomegalovírus fertőzésekkel, kanyargókkal és mumpákkal. A herpes vírus, a krónikus vírusos hepatitis és az immunhiány jelenléte szintén izoprinozin beépítését igényli a kezelési rendbe. Mivel a papillomaterápia hosszú, a papillo pranobexet csak orvos felügyelete alatt kell venni, mivel a laboratóriumi mutatók ellenőrzése szükséges. Az immunmodulátorok és a vitamin -tanfolyamok használatát minden HPV -ben szenvedő betegnek megmutatják.
Ha a HPV megnyilvánulása a bőrön és a nyálkahártyákon, akkor a lokalizációtól és a tünetektől függően a papillómák kriodestrukciójának, az elektrokoagulációnak vagy a papill lézer eltávolításának. Lehetőség van egy újabb modern módszert a műtéti kezelésre -a papillomák rádióshullámokkal történő eltávolítására. Ha a papilloma malignitás jelei vannak, akkor a kivágást az érintett terület szikével végezzük, egészséges szövetek elfogásával.
Nem szabad megfeledkezni arról, hogy a papillómák eltávolítása nem vezet a teljes gyógyuláshoz, mivel manapság nincsenek olyan gyógyszerek, amelyeket a HPV -n részleteznek. Ezért a korábban diagnosztizált papillómákban szenvedő betegeknek rendszeresen meg kell vizsgálniuk és antivirális terápiás kurzusokat kell végezniük.
Mivel a HPV -t elsősorban szexuálisan terjesztik, a papillomák egyetlen megelőzése a fogamzásgátlás gát módszere. A terhesség megtervezésekor diagnosztizálni kell, és szükség esetén a vírus kezelését, hogy csökkentsék a gyermek fertőzésének valószínűségét a szülés és az első években.




















